Uwe Wollina Indian J Dermatol 2012;57:439-43 | |
| El arte del cuerpo o modificación del cuerpo consiste en varias técnicas que modifican la apariencia y/o expresan individualidad. Los tipos mayores de arte del cuerpo incluye el pintado y tatuajes, aros, marcas, entre otros. Todos pueden acompañarse de efectos adversos. En el presente estudio se focalizará en los tatuajes y específicamente en los efectos adversos severos relacionados con los mismos. Se analizaron los archivos del Departamento de Dermatología y Alergia del Hospital Dresden-Friedrichstadt desde marzo de 2001 hasta mayo del 2012 en busca de reacciones adversas luego de tatuajes. Se excluyeron las reacciones alérgicas por tatuajes de henna y reacciones temporarias menores. La siguiente serie de casos representa los casos identificados y tipos de reacciones adversas severas secundarias a tatuajes. Basado en el número de pacientes tratados por año, la incidencia se estimó en un 0.02%. Reacción inflamatoria local persistente. Una mujer de 27 años, consulta por una reacción liquenoide inflamatoria persistente en un tatuaje viejo en el pie que se desarrolló luego de 3 semanas de la colocación de tinta roja. La reacción se limitó a las áreas de tatuaje rojo y fueron persistentes. Figura 1 a y b. 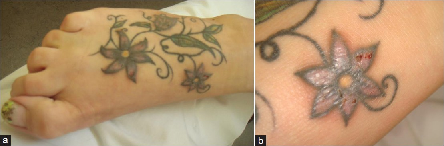
Figura 1: Reacción liquenoide persistente al tatuaje rojo (a) panorámico, (b) detalle.
No fue posible realizar el test del parche ya que la tinta no pudo identificarse. Basado en los hallazgos clínicos, la reacción se clasificó como reacción inflamatoria persistente por cuerpo extraño, aunque se sospechó una reacción alérgica a los componentes de la tinta roja.Se prescribieron corticoides tópicos. Granulomas seguidos por edema facial agudo. Se presentó una mujer de 45 años con lesiones pruriginosas en un tatuaje negro permanente preexistente desarrollado luego de 2 semanas de corrección de color usando tinta roja Figura 2 a. Fue tratada con corticoides tópicos que se suspendieron luego de una remisión parcial. A la semana, presentó edema facial agudo figura 2 b. Se prescribieron corticoides sistémicos observándose remisión en 1 semana. 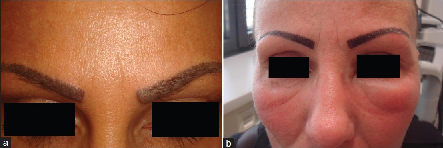
Figura 2: (a) Reacción granulomatosa, seguida de (b) edema facial.
Granulomas con edema persistente y alopecia cicatrizal.Una mujer diabética insulino dependiente de 62 años desarrolló granulomas y edema glabelar con alopecia cicatrizal de las cejas a los 3 años de tatuarse las cejas como maquillaje permanente (figura 3 a y b). El estudio histopatológico de una biopsia de piel profunda reveló granulomas epiteloides en la dermis completa y células gigantes de Langhans y tipo cuerpo extraño acompañado de infiltrados inflamatorios perivasculares e intersticiales linfo-histiocitarios. La reacción de cadena polimerasa para micobacterias atípicas fue negativa. No se encontraron bacterias ácido- resistentes. Las investigaciones de laboratorio mostraron una enzima convertidora de angiotensina incrementada de 1240 U/L (rango normal: 8-53). El test de T-SPOT para tuberculosis fue negativo. La Rx de tórax no mostraba alteraciones. Se realizó el diagnóstico de reacción sarcoidal luego de un tatuaje permamente. Se prescribió betametasona tópica en crema con respuesta retardada. 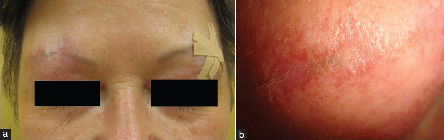
Figura 3: (a) Reacción granulomatosa, seguida de (b) alopecia cicatrizal.
Reacción granulomatosa persistente con eritema nodoso.Consulta una mujer de 17 años por presentar una reacción inflamatoria ampollar con marcado edema circunscripto, nauseas y vómitos luego de dos días de haberse realizado un tatuaje con tinta roja (figura 4 a). Tenía un tatuaje negro desde hacía meses sin eventos adversos. 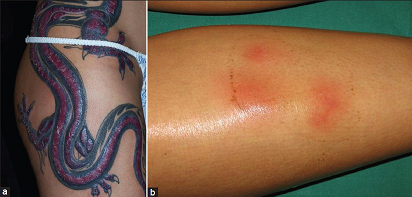
Figura 4. (a) Intensa reacción inflamatoria a la tinta roja, seguida de (b) eritema nodoso.
El test del parche con tinciones textiles, cuero, materiales dentales y componentes tópicos eran negativos. La biopsia demostró una reacción granulomatosa dérmica con células gigantes de cuerpo extraño y macrófagos acompañados por un denso infiltrado linfohistiocitario. Se prescribieron corticoides tópicos e inhibidores de la calcineurina tacrolimus 0.1% con lenta respuesta. A los 2 meses, manifestó malestar general con nódulos dolorosos en la parte pretibial de las piernas con aumento de temperatura (entre 38 y 39 ºC) (figura 4 b). Las investigaciones de laboratorio demostraron proteina C reactiva elevada 27.5 mg/L (normal menor a 5), velocidad de eritrosedimentación de 58 en la primera hora. La radiografía de tórax era normal. Se realizó el diagnóstico de eritema nodoso y se indicó metilprednisolona 40 mg día. Luego de la mejoría clínica, se disminuyó la dosis. La paciente se recuperó en 3 semanas. Infección aguda severa abcedada. Se presenta un hombre de 31 años con abceso doloroso en el hombro derecho. Presentaba malestar general y dolor. La lesión supurante se ubicaba en el tatuaje de manera incompleta (figura 5 a). 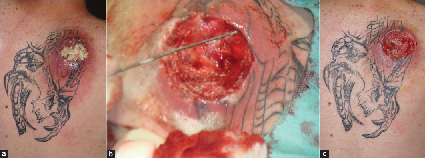 Figura 5. Formación de abceso, Estafilococo aureus meticilino-resistente positivo. (a) Presentación inicial, (b) luego de la cirugía del abceso, (c) luego de antibioticoterapia sistémica y terapia de presión negativa para heridas. Infección crónica severa. Se presenta una mujer de 46 años con varios nódulos en la parte izquierda de la frente y sien. Estos nódulos habían aparecido 8 semanas luego que se realizara maquillaje definitivo. Los nódulos presentaban una distribución esporotricoide (figura 6 a). Habían fallado los antibióticos tópicos y sistémicos y los corticoides tópicos. 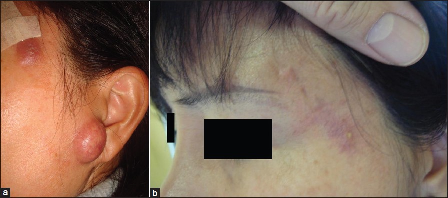 Figura 6: Micobacteriosis atípica esporotricoides (a) Antes de la terapia triple y (b) al final de la terapia triple. Se confirmó el diagnóstico de micobacteriosis atípica y se inició un triple esquema antibiótico (rifampicina, claritromicina y ciprofloxacina). Luego de 3 meses, se continuó con rifampicina como monoterapia por otros 3 meses, con remisión completa (figura 6 b). Ulceración cutánea luego del tatuaje. Consulta un hombre de 33 años con una ulceración superficial que apareció a las 4 semanas de un tatuaje rojo en el antebrazo (figura 7). Los cultivos microbianos fueron negativos. Los antecedentes de la historia clínica no eran relevantes. Presentaba un buen estado de salud. Se pensó en una reacción alérgica con eliminación transdérmica de pigmento. No dejó realizarse biopsia. 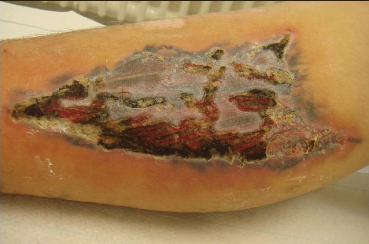 Figura 7: ulceración grande en el tatuaje. Con el creciente interés de los tatuajes, existe una necesidad de estar precavidos por los efectos adversos que pueden ocasionar. Las reacciones por cuerpo extraño, más frecuentemente las de tipo granulomatosa o pseudolinfomatosa, son las más comunes. La mayoría de de ellas resuelven espontáneamente o con corticoides tópicos. Algunas veces pueden causar problemas más severos como uveitis, reacciones granulomatosas diseminadas o reacción granulomatosa perforante. Se observaron problemas a largo plazo como formación de edema o eritema nodoso. El tratamiento con láser en algunos casos puede incrementar el riesgo de efectos adversos futuros. Aunque el riesgo de infección continúa a largo plazo, nuevos gérmenes ocasionan nuevos riesgos. Son una realidad las infecciones asociadas a MRSA. En Alemania cerca del 20% de los cultivos de Estafilococo aureus son MRSA positivos. La incidencia en el 2011 se ha calculado en el 5 por 100,000 habitantes. Se describió un caso de abceso MRSA luego del tatuaje. El equipamiento no estéril y las medidas inefectivas para el control de la infección son las causas mayores. Se ha identificado al MRSA adquirido por tatuaje como causa de pielonefritis xantogranulomatosa en un niño de 16 años. Por largo tiempo, las infecciones atípicas micobacterianas se observaban sólo en poblaciones de alto riesgo como pacientes luego del trasplante de órganos, pacientes inmunodeficientes o diabéticos, etc. En la última década, el número de pacientes inmunocompetentes afectados por micobacterias atípicas se está incrementando. Esto ocasiona un aumento del número se infecciones inducidas por tatuajes, siendo la tinta la mayor fuente de infección. Las úlceras son efectos adversos poco comunes de los tatuajes. Se han observado 2 casos en pacientes con leucemia. Los autores fueron incapaces de identificar la causa definitiva en éste caso, pero se supone que la misma puede haber sido una reacción alérgica a la tinta roja. Esta serie de pacientes demuestra que se pueden observar reacciones adversas severas luego de los tatuajes y los médicos deber estar alertas. Además, existe la necesidad de regulaciones de las tintas y otros equipamientos para la seguridad de los consumidores. ¿Qué aporta éste artículo a la práctica dermatológica?. La incidencia de tatuajes se ha incrementado en los últimos 20 años. El objetivo de este estudio fue analizar las reacciones adversas severas relacionadas con los tatuajes. La incidencia de reacciones adversas severas se estimó del 0.02%. Se observaron reacciones severas infecciosas y no infecciosas. Los tatuajes pueden ocasionar reacciones adversas severas con significativa morbilidad. Es importante la educación y los controles de higiene para aumentar la seguridad en el proceso de realización de los tatuajes. ♦ Comentario y resúmen objetivo: Dra. Geraldina Rodríguez Rivello |
Este es un espacio que tiene por objetivo informarte sobre derecho sanitario en general. Aquí encontrarás noticias, doctrina, jurisprudencia y novedades sobre cursos a dictarse relacionados con el derecho de la salud.
lunes, 1 de abril de 2013
EVENTOS SEVEROS RELACIONADOS CON LOS TATUAJES-ANÁLISIS RETROSPECTIVO DE 11 AÑOS
Suscribirse a:
Enviar comentarios (Atom)
No hay comentarios:
Publicar un comentario